Calambres Nocturnos ¿síntoma o enfermedad?
Los calambres nocturnos son un motivo de consulta muy frecuente en todas las especialidades, es un problema común después de los 50 años que afecta en la misma proporción a ambos sexos sin embargo, y a pesar de lo frecuente que son, no existe un especialista idóneo para su evaluación y tratamiento, por otra parte no hay consenso sobre cual es la mejor forma de lidiar con este problema.
Pero en realidad ¿qué son los calambres nocturnos?; son contracciones dolorosas de los músculos (generalmente de la pantorilla) que se dan durante el sueño, suelen ser muy intensos al punto que despiertan al paciente quien, para aliviarse, se ve obligado a ponerse de pie, realizar un masaje de la zona afectada o ambas; la frecuencia de los calambres suele incrementarse con la edad y no parece estar asociada a patologías preexistentes aún cuando es una creencia popular muy difundida que los calambres nocturnos están asociados a várices o insuficiencia venosa profunda, mito este que no tiene basamento fisiológico alguno dado que en primer lugar el sistema venoso funciona mejor cuando nos encontramos acostados y en segundo lugar porque el mecanismo de contracción muscular está mediado por la interacción neurona-fibra muscular sin intervención alguna del sistema venoso en el proceso.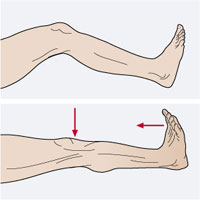
Entonces, si no son las várices ¿qué causa estos molestos calambres?, a ciencia cierta no se sabe, existen varias teorías que vinculan la aparición de calambres nocturnos con fatiga muscular excesiva (por las actividades que llevamos a cabo durante el día), deshidratación, disminución nocturna de los niveles de potasio circulantes o el uso prolongado de algunos medicamentos; cada una de las teorías tiene una firme base fisiológica sin embargo los estudios experimentales no logran identificar una causa común en todos los pacientes afectados por lo que es posible que se trate de un problema de origen multifactorial.
La evaluación del médico es importante para diferenciar los calambres nocturnos de otras condiciones que podrían simularlos como el sindrome de las piernas inquietas, las sacuidas hipnagógicas, el dolor isquémico en reposo y los sindromes de compresión radicular; una vez descartadas todas las patologías que dan síntomas parecidos puede concluirse con el diagnóstico de calambres nocturnos e iniciar algún plan de tratamiento.
Dada su naturaleza y el no poder atribuir los calambres nocturnos a una causa determinada (etiología) no ha logrado establecerse un consenso sobre el mejor tratamiento de hecho algunos tratamientos son muy buenos para unos pacientes y en otros no dan resultado alguno, por lo que se proponen recomendaciones generales para limitar la aparición de los calambres; entre estas medidas tenemos:
Medidas No Farmacológicas:
– Hidratarse bien antes de acostarse (por lo menos unos 500 cc de agua)
– Consumir alimentos ricos en potasio al menos dos horas antes de acostarse (bananas, maní, nueces, zanahoria, berro)
– Realizar ejercicios de estiramiento antes de acostarse
– Dormir con ropa holgada
– En casos extremos puede recurrirse a férulas que mantienen la articulación del tobillo a 90º evitándose que durante la noche se alcance el acortamiento crítico de las fibras musculares que disparan los calambres
Medidas Farmacológicas
Tiempo atrás se usó quinina para el tratamiento de los calambres nocturnos sin embargo la alta tasa de fracasos y la toxicidad del medicamento hicieron que se abandonara como una opción.
Actualmente se usa de manera ocasional algún tipo de medicación aunque la misma no es efectiva en todos los pacientes y está basada más en el ensayo y el error que en estudios clínicos bien controlados; entre los medicamentos que suelen utilizarse (con resultados variables de paciente a paciente) son:
– Benzodiazepinas: Su efecto relajante disminuye la frecuencia de descarga de las neuronas, de alguna manera «seda» el sistema nervioso haciendo que sea menos factible que se dispare el impulso que genera el calambre además su efecto relajante muscular aumenta el tiempo necesario para que las fibras musculares alcancen la contracción mínima que dispara el calambre.
– Suplementos de magnesio: al igual que el potasio en algunos pacientes el déficit de magnesio puede ser el causante de los calambres.
– Verapamil: Alivia algunos pacientes sin embargo no queda muy claro el mecanismo de acción a nivel de músculo estriado, es posible que tenga que ver con el bloque de los canales de calcio y la modificación del umbral de exitabilidad del músculo para contraerse.
– Diltiazem: al igual que el verapamil es posible que el bloqueo de los canales de calcio esté relacionado con el efecto terapéutico en algunos pacientes.
En todos los casos es importante que los tratamientos, especialmente los farmacológicos, sean vigilados por un médico, debe evitarse la automedicación y sobre todo nunca recomendar el tratamiento a un conocido o amigo que tenga los mismos síntomas dado que, como se ha mencionado anteriormente, no todos los tratamientos tienen el mismo efecto en todos los pacientes.
